Estás estresada/o. ¿Tu piel se estresará también? Si es así, ¿cómo lo mostrará?
¡La piel no es una pared!
Había una vez en que la gente pensaba en su piel como una “pared” inerte que brilla cuando se la pule. ¡Error! Pensá en la piel como un órgano complejo que contiene redes neuronales, unidas al resto del cuerpo, incluso a través de los vasos sanguíneos y linfáticos. Cuando ignorás la complejidad y vitalidad de la piel, lo hacés a tu propio riesgo.
Estrés
El estrés psicológico surge cuando las personas se encuentran bajo presión mental, física o emocional. Ocurre cuando percibimos que la presión excede nuestro poder adaptativo. El cerebro percibe el estrés y se liberan hormonas del estrés tales como la hormona liberadora de corticotropina (CRH), los glucocorticoides y la epinefrina, todo lo cual desencadena una amplia gama de cambios y respuestas fisiológicas y comportamentales que intentan adaptar el cuerpo al estrés. Si las respuestas al estrés son inadecuadas o excesivas, pueden desencadenar eventos fisiológicos adversos. La investigación muestra que el estrés puede desencadenar y/o exacerbar múltiples afecciones, incluidas las enfermedades cardiovasculares, el asma, la migraña y la neurodegeneración. Pero eso ya lo sabíamos, ¿verdad?
La piel es tanto un perceptor de estrés inmediato como un objetivo de las respuestas al estrés.
La piel y las consecuencias del estrés
La piel se auto-remodela constantemente y modifica células y mini órganos como el folículo piloso y las glándulas sebáceas. También es en la piel donde la maquinaria inmunológica se involucra en la inflamación y la defensa inmune; y es una fábrica de factores de crecimiento, sustancias químicas vasoactivas y hormonas.
La piel, un órgano barrera protectora que se autorregula, tiene capacidades sensoriales y computacionales que ayudan a contrarrestar los factores de estrés ambientales, manteniendo y restaurando la homeostasis cutánea alterada. Las complejas funciones de la piel están coordinadas por un sistema cutáneo neuroendocrino, que también se comunica bidireccionalmente con los sistemas nervioso central, endocrino e inmunológico, todos actuando concertadamente para controlar la homeostasis corporal.
La relación entre el cerebro y la piel va en ambos sentidos, porque el flujo de información va en ambos sentidos.
• Las enfermedades de la piel (como la inflamación crónica o el acné) llevarán al estrés: depresión reactiva, trastorno de adaptación, trastorno de ansiedad.
• El flujo que va del “estrés a la piel” lleva a la parasitosis delirante y al trastorno dismórfico corporal.
• A menudo, la interacción se da en ambos sentidos, como en la dermatitis atópica, la psoriasis, el acné, etc., en los que el estrés empeora el problema de la piel y viceversa.
El mecanismo
El estrés activa los sistemas de respuesta, primero a través del eje hipotálamo-pituitaria-adrenal (HPA), luego a través del eje simpático (SA) y del eje colinérgico (CA), y finalmente, a través de los neuropéptidos y neurotrofinas. Estos procesos son muy complicados, pero quizás algunos ejemplos ayuden.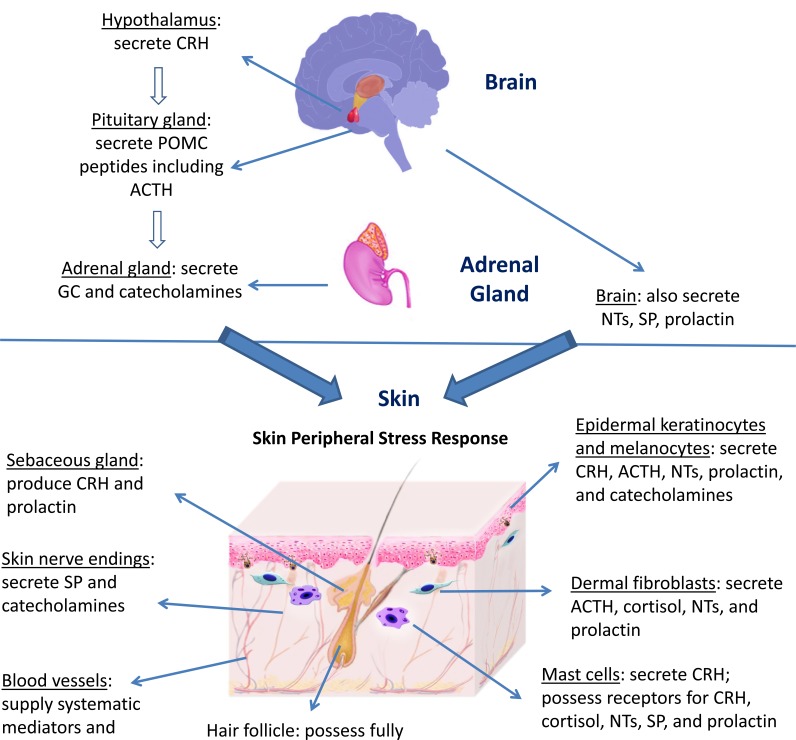 Figura: Respuesta del sistema nervioso central al estrés y respuesta periférica de la piel al estrés. De Chen Y, Lyga J. Brain-skin connection: stress, inflammation and skin aging. Inflamm Allergy Drug Targets (Conexión cerebro-piel: estrés, inflamación y envejecimiento de la piel. Blancos de medicamentos para la alergia inflamatoria) 2014; 13 (3): 177-190. doi: 10.2174 / 1871528113666140522104422
Figura: Respuesta del sistema nervioso central al estrés y respuesta periférica de la piel al estrés. De Chen Y, Lyga J. Brain-skin connection: stress, inflammation and skin aging. Inflamm Allergy Drug Targets (Conexión cerebro-piel: estrés, inflamación y envejecimiento de la piel. Blancos de medicamentos para la alergia inflamatoria) 2014; 13 (3): 177-190. doi: 10.2174 / 1871528113666140522104422
Acné
El acné causa angustia, de eso no hay duda, y también nos preocupa la probabilidad de que aparezcan problemas relacionados con el acné, tales como tendencia a pellizcar la piel, infecciones secundarias, cicatrices, hiperpigmentación posinflamatoria y recurrencia. Hay menos información sobre cómo funciona la otra dirección del flujo, pero parece que la ansiedad y el estrés en la vida profesional y personal aumentan la frecuencia e intensidad del acné. Los investigadores han encontrado que hay una relación entre el estrés y los brotes de acné: en respuesta al estrés, nuestro cuerpo produce más andrógenos y estas hormonas estimulan las glándulas sebáceas y los folículos pilosos de la piel, lo que favorece el acné.
Cada vez hay más elementos que prueban que la glándula sebácea expresa receptores para varios neuropéptidos y está involucrada en las respuestas al estrés. Entre ellos, recientemente se encontró que la hormona liberadora de corticotropina (CRH) también es producida en la piel. La glándula sebácea exhibe una función endocrina periférica independiente y expresa receptores para neuropéptidos. En investigaciones previas se ha podido confirmar la presencia de un sistema completo de la hormona liberadora de corticotropina (CRH) en sebocitos humanos in vitro. La capacidad de la CRH hipotalámica de inducir la síntesis de lípidos, inducir la esteroidogénesis e interactuar con la testosterona y la hormona del crecimiento sugiere que puede estar involucrada en el desarrollo del acné.
Cicatrización
El estrés psicológico afecta negativamente al sistema inmunológico. En personas bajo estrés, los leucocitos de la sangre periférica producen significativamente menos ARNm de interleucina-1 beta en respuesta a la estimulación de lipopolisacáridos que controla las células. El estrés psicológico tiene efectos medibles sobre la producción de citocinas proinflamatorias en el entorno local de una herida. Los defectos en la reparación de heridas relacionados con el estrés podrían tener importantes implicaciones clínicas, por ejemplo, para la recuperación luego de una cirugía.
Psoriasis
La psoriasis es una enfermedad inflamatoria cutánea crónica, caracterizada por la proliferación excesiva de queratinocitos y por la inflamación, conduciendo ambas a hiperplasia epidérmica, angiogénesis desregulada, linfocitos T infiltrantes en la piel y expresión de citocinas T helper (Th) 1 proin fl amatorias. Aunque investigaciones recientes han elucidado partes de la patogénesis y el intrincado diálogo cruzado entre los nervios, el sistema inmunológico, el sistema endocrino y las células de la piel, estos avances no han redundado aún en una cura para la psoriasis.
El estrés exacerba la psoriasis. Las citocinas proinflamatorias que se expresan en gran medida en la psoriasis son potentes activadores del eje hipotálamo-pituitaria-adrenal. Esto podría conducir a un círculo vicioso y amplificar los efectos negativos. El estrés dispara el eje HPA central de baja respuesta sumado a una respuesta de cortisol y al alza de citocinas inflamatorias. En la psoriasis, el estrés también tiene un impacto en el eje HPA periférico de la piel y en el eje medular simpático-suprarrenal (SAM).
Dermatitis atópica
La dermatitis atópica (AD) es una enfermedad inflamatoria, crónica y reincidente de la piel que a menudo está asociada a eczema y picazón. El defecto de la función de barrera cutánea es una característica clave de la AD, porque las mutaciones nulas en el gen que codifica la filagrina son un importante factor que predispone de la enfermedad. Factores ambientales, como los alérgenos u organismos microbianos, son desencadenantes o complicaciones críticos de la dermatitis atópica. El estrés puede impactar en los síntomas de la AD mediante diferentes mecanismos. El estrés puede afectar negativamente la función de barrera de permeabilidad de la piel y la homeostasis. En pacientes con dermatitis atópica, la disfunción de la barrera cutánea podría provocar una mayor sensibilización ante los alérgenos y organismos microbianos, una creciente pérdida de agua transepidérmica y un umbral más bajo de picazón.
Al igual que en la psoriasis, los síntomas de la dermatitis atópica y el estrés psicológico parecen formar un círculo vicioso. Se ha informado que los pacientes con AD sufren ansiedad y depresión, al tiempo que el estrés psicológico agrava la patología de la AD.
Envejecimiento de la piel
El envejecimiento de la piel se caracteriza por la formación de líneas y arrugas, el aumento de la pigmentación, la pérdida de elasticidad y firmeza, así como una cicatrización más lenta. El envejecimiento de la piel es consecuencia de factores intrínsecos y extrínsecos. El estrés ambiental, incluida la luz ultravioleta y la contaminación, provoca daños en el ADN, lípidos y proteínas, inflamación y formación de radicales libres, con todas sus consecuencias.
Se ha descubierto que la epinefrina, la norepinefrina y el cortisol aumentan el daño del ADN, interfieren con la reparación del ADN y alteran la regulación transcripcional del ciclo celular. Es interesante que la radiación ultravioleta, que es un agente de envejecimiento muy directo, también estimula el eje hipotálamo-pituitaria-adrenal de la piel. Los rayos UV inducen la expresión de la hormona liberadora de corticotropina, péptidos de proopiome-lanocortina (POMC), adrenocorticotropina (ACTH), cortisol y β-endorfina.
¡Y ahora, las buenas noticias! CBD
La piel es uno de los muchos órganos equipados con el sistema endocannabinoide. Es posible que hayas oído hablar de la anandamina. Descubierta por Raphael Mechoulam en 1992, su hallazgo es una gran historia de detectives. Si los seres humanos poseen receptores para cannabinoides, CB1 y CB2, tiene que haber una sustancia química natural que se una a esos receptores. Mechoulam y sus compañeros de trabajo encontraron y caracterizaron esa sustancia química natural, la anandamida. El 2-araquidonoilglicerol es otro ligando natural.
Sucede que la piel también tiene receptores de anandamida. No hay mucho que podamos hacer para aumentar nuestros niveles de anandamida endógena, aunque el chocolate contiene sustancias químicas que se asemejan a la anandamida y no tengo ninguna duda de que el chocolate ayuda. La buena noticia es que el cannabidiol (CBD) ahora está permitido en productos para el cuidado de la piel y el CBD podría ayudar con algunos problemas de la piel. Déjame decirte por qué.
La señalización de los cannabinoides se extiende a la piel y participa en el mantenimiento de la homeostasis, la formación de la barrera y la regeneración de la piel. La alteración del sistema cannabinoide cutáneo puede estar involucrada en varias enfermedades y trastornos de la piel, como dermatitis atópica, psoriasis, esclerodermia, acné, pérdida del cabello, trastornos de la pigmentación, enfermedades de la queratina y picazón.
Toda la investigación al respecto es relativamente reciente, por lo que debemos mantener los ojos abiertos sobre futuras confirmaciones (o disconfirmaciones). Mientras tanto, tomemos con cautela la afirmación de que la anandamida puede estar relacionada con las cicatrices hipertróficas. Sobre los cannabinoides endógenos podemos decir, con confianza, que están implicados en el dolor y el picor.
Afortunadamente, ahora podemos agregar cannabidiol por vía tópica y “rellenar” los cannabinoides endógenos de nuestra piel, para cuando más los necesitemos. Ejemplo: cuando la piel duele o pica. Personalmente, tengo ELS con CBD en mi escritorio y en mi baño, y lo aplico a las cicatrices y la piel que me producen picazón. Por lo que leí, espero algunos beneficios adicionales, tales como una curación más rápida y el aumento de la capacidad inmunológica.
Me pregunto si ese misterio de por qué nos encanta estar al sol, incluso cuando sabemos que es malo para nosotros, tiene que ver con los endocannabinoides. De hecho, los rayos UV afectan todos los aspectos de la piel, que es un sistema neuroendocrino complejo en comunicación con el sistema nervioso central, endocrino e inmunológico.
Buenas noticias, malas noticias: aunque la FDA permite que el CBD sea utilizado en productos tópicos, los bancos están un poco atrasados y bloquean las cuentas de las empresas que venden este tipo de producto. Tendremos que esperar hasta que el sistema bancario comience a aceptar que el CBD es una buena idea cuando de picazón en la piel se trata.
Referencias
Glaser R, Kiecolt-Glaser JK, Marucha PT, MacCallum RC, Laskowski BF, Malarkey WB. Stress-related changes in proinflammatory cytokine production in wounds. Arch Gen Psychiatry. 1999;56:450–456.
Bíró, T., Tóth, B. I., Haskó, G., Paus, R., & Pacher, P. (2009). The endocannabinoid system of the skin in health and disease: novel perspectives and therapeutic opportunities. Trends in Pharmacological Sciences, 30(8), 411–420. doi:10.1016/j.tips.2009.05.004
Tóth, K., Ádám, D., Bíró, T., Oláh, A., 2019. Cannabinoid Signaling in the Skin: Therapeutic Potential of the “C(ut)annabinoid” System. Molecules. doi:10.3390/molecules24050918
Peters, E. M. J. (2016). Stressed skin? – a molecular psychosomatic update on stress causes and effects in dermatologic diseases. JDDG: Journal Der Deutschen Dermatologischen Gesellschaft, 14(3), 233–252. doi:10.1111/ddg.12957
Peters EM, Liezmann C, Klapp BF, Kruse J. The neuroimmune connection interferes with tissue regeneration and chronic inflammatory disease in the skin. Ann N Y Acad Sci 2012; 1262: 118–26
Rohleder N. Acute and chronic stress-induced changes in sensitivity of peripheral inflammatory pathways to the signals of multiple stress systems – 2011 Curt Richter Award Winner. Psychoneuroendocrinology 2012; 37: 307–16.
Dhabhar FS. Psychological stress and immunoprotection versus immunopathology in the skin. Clin Dermatol 2013; 31: 18–30.
Madva EN, Granstein RD. Nerve-derived transmitters including peptides influence cutaneous immunology. Brain Behav Immun 2013; 34: 1–10.
Rodriguez-Vallecillo E, Woodbury-Fariña MA. Dermatological manifestations of stress in normal and psychiatric populations. Psychiatr Clin North Am. 2014;37(4):625–651
Garg A, Chren MM, Sands LP, et al. Psychological stress perturbs epidermal permeability barrier homeostasis: implications for the pathogenesis of stress-associated skin disorders. Arch Dermatol. 2001;137:53–59
Chiu A, Chon SY, Kimball AB. The response of skin disease to stress: changes in the severity of acne vulgaris as affected by examination stress. Arch Dermatol. 2003;139(7):897–900.
Ganceviciene R, Graziene V, Fimmel S, et al. Involvement of the corticotropin-releasing hormone system in the pathogenesis of acne vulgaris. Br J Dermatol. 2009;160:345–352
Kiecolt-Glaser JK, Marucha PT, Malarkey WB, Mercado AM, Glaser R. Slowing of wound healing by psychological stress. Lancet. 1995;346:1194–1196.
Krause K, Schnitger A, Fimmel S, Glass E, Zouboulis CC. Corticotropin-releasing hormone skin signaling is receptor-mediated and is predominant in the sebaceous glands. Horm Metab Res. 2007;39(2):166–170.
Chen Y, Lyga J. Brain-skin connection: stress, inflammation and skin aging. Inflamm Allergy Drug Targets. 2014;13(3):177-190. doi:10.2174/1871528113666140522104422
ADVERTENCIA: Estas afirmaciones no han sido evaluadas por la FDA y no están destinadas a diagnosticar, curar, tratar o prevenir ninguna enfermedad.
Traducido por la Dra. Cecilia Hidalgo
